アナフィラキシーって何??エピペンはいつ打てばいいの??
小児科医として勤務しているdoctorKKと申します。
今回は『エピペンの使用タイミング』についての記事です。
<目次>
アナフィラキシーとは
エピペンの説明の前に、アナフィラキシーについての説明をします。
アナフィラキシーとは、「アレルゲン等の侵入により、複数臓器に全身性にアレルギー症状が惹起され、生命に危機を与え得る過敏反応」と定義されています。
その中でも、「アナフィラキシーに血圧低下や意識障害を伴う場合」をアナフィラキシーショックと言います。

アナフィラキシーガイドラインより引用 https://anaphylaxis-guideline.jp/pdf/anaphylaxis_guideline.PDF
もう少し分かりやすく表現すると、アレルギー反応により複数の症状が出現した際にアナフィラキシーと判断します。
(厳密には異なりますが、このように理解してもらえると分かりやすいかと思います)
重要なのは「生命に危機を与え得る過敏反応」という点です。
そのため、アナフィラキシーは早期に治療介入することが非常に重要になります。
治療について
アナフィラキシー発症時には体位変換をきっかけに急変する可能性があるため、急に座ったり立ち上がったりする動作を行わないことが重要になります。
仰臥位にし、下肢を挙上させることも重要です。
ですが、一番重要なのは薬物治療であり、第一選択薬として使用されるのが「アドレナリン」になります。
アナフィラキシーと診断した場合または強く疑われる場合は大腿中央の前外側に0.1%アドレナリン 0.01mg/kgを直ちに筋肉注射します。(最大量:成人0.5mg、小児0.3mg)
アドレナリンの血中濃度は筋注後10分程度で最高になり、40分程度で半減するため、症状が続く場合は追加投与を検討します。
それ以外の薬物治療としては、抗ヒスタミン薬、β2受容体刺激薬の吸入、グルココルチコイドの投与などがありますが、アナフィラキシーの薬物治療としてはアドレナリンが最優先とされています。
アナフィラキシーで注意すべきなのは前述した「生命に危機を与え得る過敏反応」という点です。
繰り返しになりますが、アナフィラキシーは早期に治療介入することが非常に重要になります。
病院へ搬送後は上記の通りアドレナリンを使用して治療を行いますが、自宅や学校等でアナフィラキシーになった場合に使用を推奨されるのが、後述する「エピペン®」になります。
エピペン®とは
エピペンとは、アナフィラキシー症状が出現してしまった際に症状の進行を一時的に緩和することが出来る注射薬剤です。
食物アレルギーがある患者さんには処方されていることが多いかと思います。
製薬会社が作成している『エピペンサイト』と呼ばれるエピペン使用について詳しく紹介しているサイトがあるため、エピペンを処方された方や医療関係者の方は是非ご覧になってください。
使い方
エピペンの使い方の詳細については下記のリンクをご参照頂きたいですが、使用する際に大事な点としては
- カバーから取り出し、青色の安全キャップを外す
- オレンジ色の先端を「カチッ」と音がするまで大腿の前外側部に垂直に強く押し付ける
- 5秒間押しつけ注射する
- 緊急時には衣服の上からでも可
上記の点に注意して使用してください。
国立相模原病院が作成している資料がとても分かりやすいため、リンクを貼っておきます。
https://sagamihara.hosp.go.jp/pdf/iryo/supports_manual_allergic.pdf
エピペンを使用すべき症状
食物アレルギーのためにエピペンを処方してもらっている方は多くいます。
ですが、実際にアレルギー症状が出現した際に、エピペンを使用すべきどうかで悩むことは多いと思います。
下記の画像は日本小児アレルギー学会で推奨している、エピペンを使用すべき症状になります。

よく保護者の方から質問を受けるのが、
「喉がイガイガする程度だが、エピペンを使用したほうが良いのか」
「身体に発疹が出てきたら、エピペンを使っても良いのか」
上記のような質問を受けることがあります。
エピペンを使用すべき症状として「喉がイガイガする」「身体に発疹」といった症状は前述した一般向けのエピペンの適応には記載されていません。
しかし、私自身が保護者の方から上記のような質問を受けた際の答えとしては
「保護者の方から見て明らかに調子が悪そうだったら、迷わず使用してください」
明確な答えになっていないかもしれませんが、このように説明することが多いです。
もちろん、上記に記載してある一般向けエピペンの適応の症状が出現した際にはエピペンを使用すべきとも説明しています。
ですが、使用すべきタイミングや症状について細かく説明しすぎてしまうと、本来使用すべき時に使用することを躊躇してしまう場合が多々あります。
エピペンを使用することによる副作用や有害事象がない訳ではありませんが、そこまで重篤な有害事象は報告されていません。
ですが、エピペンを使用すべき時に使用できなかった場合には、治療が遅れることにより重症化するリスクや、最悪の場合には亡くなってしまうこともあります。
エピペンを躊躇して症状が悪くなってしまうよりも、エピペンを使用して重症化を防ぐことのほうが本人・家族にとっても重要と考えます。
アレルギーがある子をもつ保護者の方や、実際にエピペンを処方される先生は参考にして頂ければ幸いです。
※エピペンを使用した際には必ず医療機関を受診するようにしてください。
まとめ
- アナフィラキシーが疑われる際にはエピペンを使用すべき
- アレルギー症状が出現し、明らかに調子が悪そうだったら、迷わずエピペンを使用すべき
≪関連する記事≫
m3ポイント⇒Tポイントを使って株式投資
小児科医として勤務しているdoctorKKと申します。
今回は医師の方におすすめの副業についての紹介です。
<目次>
m3.comについて
m3.comとは、エムスリー株式会社が運営する会員限定の医療従事者向けのポータルサイトです。
医師の約9割以上が登録しているとされ、ご存じの方も多いと思います。
私は研修医の頃に登録したのですが、何か気になることや調べたいことがある時にサイトをたまに見る程度で、あまり利用していませんでした。
ですが、副業について調べていた際に医師のポイ活として非常に有用であることを知り、現在は毎日チェックするようにしています。
今回はm3.comの利用方法、副業としての有用性について説明していきます。
m3ポイント
m3.comのコンテンツは勉強になるものが多く、ポイントのことを考えずに利用している方も多いと思います。
ですが、m3.comではコンテンツを利用したり、アンケート等へ答えることで「m3ポイント」や「アクション」を貯めることが出来ます。
意識してポイントを獲得していくことで、月5000円前後は稼ぐことが出来ます。
スマホのアプリもあるため、登録していない方は是非利用してみてください。
スマホのアプリで毎日チェックすることは
- 今日のTo Do
- 今日のログインボーナス
- 今日のアクション
の3つになります。
これらをm3.comのアプリから毎日チェックし、「アクション」と「m3ポイント」を獲得していきます。
獲得した「アクション」は「m3ポイント」へ交換することが出来ます。
10アクション ⇒ 1ポイント
2275ポイント ⇒ 10000円分
従って、1ポイントは4.4円相当、1アクションは0.44円相当になります。
(※交換する商品によって交換レートは異なります。)
毎日チェックしてポイントを稼ぐ以外にも、「アンケート」や「MR君」と呼ばれる製薬会社のコンテンツなどもあり、それらに回答したりメールを閲覧することでポイントを獲得することができます。
30歳以下の先生に特におすすめなのが、Web講演会になります。
Web講演会ではU-30キャンペーンと呼ばれるものがあり、講演会を視聴するだけで1500アクション≒660円相当のポイントを獲得することができます。
m3.comでは「会員ステータス」が存在し、「ブロンズ」「ゴールド」「プラチナ」のランクに分けられています。
ですが、m3.comアプリを毎日チェックしていればプラチナ会員になることは比較的容易です。
会員ステータスにより、ポイントの交換レートが変わるため、プラチナ会員になってからポイントを交換することをおすすめします。
ポイント交換について(m3ポイント⇒Tポイント)
獲得したm3ポイントは、様々な種類のものと交換することが出来ますが、ここではTポイントへの交換をおすすめします。
m3ポイント2275ポイント ⇒ Tポイント10000円分
(※プラチナ会員での交換レートになります。)
Tポイントへ交換することで、後述するネオモバで現金同様に利用することができます。
m3ポイントは楽天ポイントやマイルにも交換することが出来ますが、交換レートがTポイントよりもやや悪くなるため、Tポイントへの交換をおすすめします。
それ以外にもポイ活で有名な「モッピー」のポイントはTポイントへの交換手数料が不要のため、合わせてネオモバでTポイントが利用しやすいです。
ちなみに、それ以外のm3ポイント交換でおすすめなのは、Amazonギフト券で、
m3ポイント2275ポイント ⇒ Amazonギフト券10000円分
に交換することができます。
Tポイントでの株式投資に興味がない方はAmazonギフト券への交換をおすすめします。
ネオモバについて
ネオモバとは、Tポイントを使って株式投資ができる証券会社になります。
詳細についてはネオモバのホームページを参考にして頂きたいですが、ネオモバは日本で初めてTポイントを使って株が購入できる証券会社です。
株式投資と聞くと「リスクがあるのではないか」「よく分からないから怖い」といった印象を持たれる方もいるかと思います。
ですが、m3.comで貯めたポイントを使って株を購入できるので、気軽に始めることが出来ます。
また、ネオモバでは1株から購入することが可能であり、初期資金として大きな金額がなくても購入することが可能です。
一つ注意点としては、ネオモバには月額のサービス利用料が必要になります。
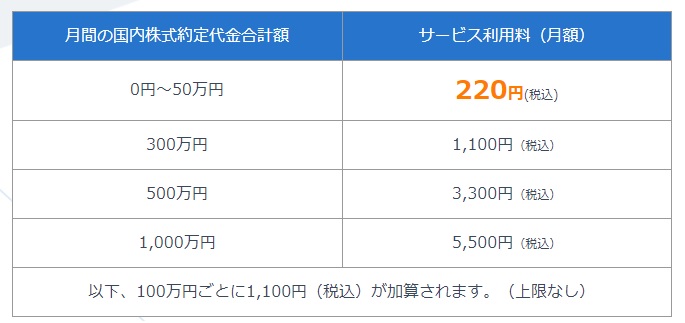
ですが、毎月200円分のTポイント(期間限定ポイント)をもらうことが出来るため、月50万円以内の約定であれば実際の負担額としては20円と非常に少額になります。
m3.comで貯めたポイントを使って株式投資を行うことで、資産形成することが可能です。
株式投資による資産形成の方法についてはまた別の記事を書きます。
まとめ
- m3.comは医師の副業として有用
- 貯めたポイントはTポイントへの交換がおすすめ
- ネオモバを利用して、Tポイントを使って株式投資
≪関連する記事≫
舌下免疫療法ってなに??喘息にも効果があるの??
小児科医として勤務しているdoctorKKと申します。
今回は『アレルゲン免疫療法について』の記事です。
<目次>
アレルゲン免疫療法とは
アレルゲン免疫療法とは「アレルギー疾患の病因アレルゲンを投与していくことにより、アレルゲンに暴露された場合に引き起こされる関連症状を緩和する治療法」と定義されています。
少し分かりづらいですね。
鳥居薬品のサイトが分かりやすくまとめているので引用させてもらいます。
アレルゲン免疫療法は、減感作療法とも呼ばれ、アレルギーの原因である「アレルゲン」を少量から投与することで、体をアレルゲンに慣らし、アレルギー症状を和らげる治療法です。
アレルギー症状を治す可能性のある治療法と考えられています。
アレルギー症状のある疾患のうち、花粉症、アレルギー性鼻炎、気管支喘息などに対してこの治療法が行われています。
上記にある通り、アレルギーのある疾患を治す可能性がある治療法になります。(※必ず治せる訳ではありません)
アレルゲン免疫療法を行うことで、様々な免疫学的反応が起こり、くしゃみ・鼻水・鼻づまりといったアレルギー症状を緩和することができます。
しかし、年単位の治療が必要(3~5年程度)とされており、治療を開始してもすぐに効果が出るものではありません。
アレルゲン免疫療法には「皮下免疫療法」と「舌下免疫療法」の2つがあり、詳細について後述します。
アレルゲン免疫療法の詳細については、日本アレルギー学会のホームページ中にはアレルゲン免疫療法の手引きが載っており、誰でも閲覧することが可能です。
皮下免疫療法(SCIT)について
皮下免疫療法は英語で ”subcutaneous immunotherapy” であり、SCIT(読み方:スキット)と呼ばれています。
アトピー型喘息やアレルギー性鼻炎の患者さんに対し、アレルゲンをわずかな量から開始し、徐々に量を増加させながら注射し、過剰な免疫反応を弱めていき、症状を起こりにくくする治療法です。
皮下免疫療法は注射薬で行う治療になります。
そのため、毎日の治療継続は必要ありませんが、受診の度に注射を受ける必要があります。
具体的な治療の流れとしては、初めに採血または皮膚テストを行い、ダニに反応があるかどうかを調べます。
さらに、呼吸機能検査を行い、呼吸機能の低下がないかを調べます。(呼吸機能が低下していると副作用が出やすくなるため)
ダニへの反応があり、呼吸機能が問題ないことが確認できたら実際に治療を開始します。
治療の流れについては以下の通りです。
①低濃度のアレルゲンを少量から投与
⇒30分は副作用が出現しないか医療機関内で観察。30分後に注射部位の皮膚反応を測定。
②週1~2回受診し、皮膚の腫れが大きくなければ少しずつ量を多く、濃度を高くしていく
⇒目標濃度を維持量まで徐々に増量
③維持量となったら間隔をあけ、2週に1回、4週に1回としていく
日本アレルギー学会のホームページに皮下免疫療法についての記事があるため、合わせてご参照ください。
舌下免疫療法(SLIT)について
舌下免疫療法は英語で "sublingual immunotherapy" であり、SLIT(読み方:スリット) と呼ばれています。
アレルギー性鼻炎の患者さんに、アレルゲンをわずかな量から開始し、徐々に量を増加させながら投与し、過剰な免疫反応を弱めていき、症状を起こりにくくする治療法です。
舌下免疫療法は内服薬で行う治療になります。
そのため、自宅で毎日継続して治療(内服)を行う必要があります。
この点が皮下免疫療法と大きく異なります。
皮下免疫療法と同様に、ダニへ反応があるかどうかを調べ、症状と検査からダニを原因とするアレルギー性鼻炎と診断された方が治療対象となります。
治療の流れは以下の通りです。
①初回投与は医療機関で実施。投与時は舌下で崩壊するまで保持し、唾液で飲み込む。投与後5分間はうがいおよび飲食を控える。
⇒30分は副作用が出ないか医療機関内で観察。
②2回目からは自宅で投与。1日1回 舌下へ投与。
⇒徐々に薬剤量が増量されていき、維持量まで増量。
③維持量となったら、1日1回の舌下投与を継続。
⇒基本的には3年程度は継続が必要。
維持量までの増量期間は薬剤によって異なりますが、長期的に治療が必要なことは変わりません。
舌下免疫療法でよく使用されているものが
・鳥居薬品 ミティキュア®
・シオノギ製薬 アシテア®
になります。
それぞれの薬剤にはメリット、デメリットがあるため、詳細についてはそれぞれの製薬会社のホームページをご参照ください。
小児喘息に対するダニアレルゲン特異的免疫療法の有用性
以前の記事で小児気管支喘息患者に対して、ダニアレルゲン特異的免疫療法が有用である可能性について記事を書きました。
皮下免疫療法の検討では、喘息症状、頓用薬の使用、全身性ステロイド薬の使用、長期管理薬の使用量に対する改善効果が認められたが、医療機関受診回数や呼吸機能には有意差は認められなかった。
舌下免疫療法の検討では、喘息症状や呼吸機能に対する改善効果が認められたが、頓用薬の使用、全身性ステロイド薬の使用、長期管理薬の使用量には有意差は認められなかった。
舌下免疫療法では死亡例を含む副反応が報告されており、舌下免疫療法にも全身症状は少ないながら副反応が報告されている。
以上より、ダニアレルゲン特異的免疫療法には小児喘息に対する治療効果が期待でき、十分な注意を払った上でダニに感作された小児喘息に対する長期管理における標準治療の一つとすることを提案する。
[参考文献]
・足立雄一 他. 小児気管支喘息治療・管理ガイドライン2020
となっています。
ガイドライン委員の中でも意見が分かれたようですが、今回のガイドラインでは標準治療として提案されています。
処方時の注意点としては、舌下免疫療法はアレルギー性鼻炎には適応がありますが、アトピー型喘息へは適応がありません。
まとめ
- アレルゲン免疫療法には皮下免疫療法と舌下免疫療法がある
- 年単位での治療継続が必要
- 皮下免疫療法は受診の度に注射することが必要
- 舌下免疫療法は毎日内服薬を飲み続けることが必要
- アレルゲン免疫療法により、アレルギー性鼻炎や気管支喘息の症状が改善することが期待できる
- 気管支喘息のみでは舌下免疫療法の適応はないが、アレルギー性鼻炎との合併時には治療が可能
≪関連する記事≫
小児気管支喘息治療・管理ガイドライン2020と2017の変更点
小児科医として勤務しているdoctorKKと申します。
今回は『小児気管支喘息治療・管理ガイドライン2020の変更点』についての記事です。
<目次>
小児気管支喘息治療・管理ガイドライン2020について
日本小児アレルギー学会より、小児気管支喘息治療・管理ガイドラインが2020年10月31日に発刊されました。
小児気管支喘息治療・管理ガイドラインは、私たち小児科医が気管支喘息の患者さんを診療する際に日頃から参考にしているものです。
数年に一度の頻度で改定されており、今回は2017年版から3年振りの改定になります。
今回の記事では、変更点についておおまかなポイントをまとめてみました。
ガイドライン 2020年版と2017年版の変更点
Clinical Question(CQ)の追加
2017年版と比較し、2020年版では新たに5項目のCQが追加され、全12項目となりました。
追加された項目としては以下のものになります。
CQ4:小児喘息患者の長期管理において、呼気中の一酸化窒素(NO)濃度(FeNO)値に基づく管理は有用か?
⇒臨床症状とFeNO値を合わせてコントロール状態を評価して長期管理することが提案される。
推奨度:2 エビデンスレベル:B
CQ7:小児喘息患者の長期管理において、ダニアレルゲン特異的免疫療法は有用か?
⇒ダニに感作された小児喘息患者にダニアレルゲン徳的免疫療法を標準治療とすることが推奨される。ただし、現時点では舌下免疫療法は喘息への保険適用がない。
推奨度:2 エビデンスレベル:B
CQ10:小児喘息患者の急性増悪(発作)時の入院治療に全身性ステロイド薬は有用か?
⇒入院治療に全身性ステロイド薬を投与することが提案される。
推奨度:2 エビデンスレベル:C
CQ11:小児喘息患者の急性増悪(発作)時に特定の経口ステロイド薬の使用法(種類、用量、期間など)が推奨されるか?
⇒急性増悪(発作)時に特定の経口ステロイド薬の使用法は提案されない。
推奨度:3 エビデンスレベル:D
CQ12:小児にウイルス感染による喘鳴の治療にロイコトリエン受容体拮抗薬(LTRA)は有用か?
⇒小児のウイルス感染による喘鳴の治療として、LTRAを投与しないことが推奨される。
推奨度:3 エビデンスレベル:B
※推奨の強さ
1:行うことを強く推奨する
2:行うことを弱く推奨する(提案する)
3:行わないことを弱く推奨する(提案する)
4:行わないことを強く推奨する
※エビデンス総体の質
A(強):効果の推定値に強く確信がある
B(中):効果の推定値に中程度の確信がある
C(弱):効果の推定値に対する確信は限定的である
D(とても弱い):効果の推定値がほとんど確信できない
ICS+LABA(合剤)に新たな剤型が追加
2017年版でICS(吸入ステロイド)+LABA(長時間作用型β2刺激薬)の合剤として推奨されていたものは、SFC:サルメテロール/フルチカゾン配合剤(商品名:アドエア®)のみでした。
2020年版では新たに、FFC:ホルモテロール/フルチカゾン配合剤(商品名:フルティフォーム®)が追加になりました。
フルティフォームは成人の気管支喘息患者の長期管理薬として既に使用されている薬剤です。
2020年6月29日付けで小児適応が追加になりました。
6~15歳の長期管理プランにおいて、治療ステップ4の基本治療として中用量ICS/LABAがの使用が推奨されており、
中用量:FFC 50 エアゾール 1回2吸入、1日2回 (FP/FM 200/20)が推奨されています。
治療ステップ3では低用量ICS/LABAが基本治療として推奨されていますが、
低用量:FFC 50 エアゾール 1回1吸入、1日2回 (FP/FM 100/10)についてはエビデンスなし、となっており今後の治療成績の積み重ねが期待されます。
注意すべき点としては、FFC 125 エアゾールについては現在のところ小児適応がありません。
使用を検討される場合には注意してください。
生物学的製剤の位置づけを明瞭化
治療ステップ4の追加治療として生物学的製剤の項目が追加されています。
小児適用のある生物学的製剤は、抗IgE抗体(オマリズマブ)、抗IL-5抗体(メポリズマブ)、抗IL-4/IL-13受容体抗体(デュピルマブ)の3製剤があります。
2015年から、生物学的製剤の使用は「小児慢性特定疾病医療費助成*1」の対象となっています。
使用に際して評価すべき項目等について記載されているため、詳細についてはガイドラインを参考にしてください。
各生物学的製剤についても詳細な情報が記載されています。
トータルケアとしての喘息治療を推奨
CQ7の項目でも書きましたが、小児気管支喘息患者の長期管理において、ダニアレルゲン特異的免疫療法は有用か、といった問いに対して、ダニに感作された小児喘息患者にダニアレルゲン特異的免疫療法を標準治療とすることが提案されています。
気管支喘息患者の多くはアレルギー性鼻炎を併発しており、ダニに対する舌下免疫療法が検討されます。
舌下免疫療法については今後記事を書いていきます。
ここで注意としては、5歳以上の小児喘息に対してSCIT(皮下免疫療法)の保険適用がありますが、SLIT(舌下免疫療法)は小児喘息に保険適用がありません。
SLITを検討される場合には適用に注意してください。
乳幼児喘息について
小児の喘息の多くが乳幼児期に発症します。
ガイドライン2020では乳幼児期の特殊性とその対応について記載されています。
5歳以下の反復性喘鳴のうち、24時間以上続く明らかな呼気性喘鳴を3エピソード以上繰り返し、β2刺激薬吸入後に呼気性喘鳴や努力性呼吸・SpO2の改善が認められる場合には「乳幼児喘息」と診断します。
その他にもフェノタイプの記載や、乳幼児喘息と反復性喘鳴疾患の鑑別について細かく記載されています。
CQ12でも書きましたが、小児のウイルス感染による喘鳴の治療としてロイコトリエン受容体拮抗薬(LTRA)を投与しないことが提案されています。
この背景としては、小児のウイルス感染による喘鳴治療としてLTRAが過剰に投与される傾向があるためのようです。
詳細についてはガイドラインをご参照ください。
移行期医療における小児科医の役割を明瞭化
『小児気管支喘息治療・管理ガイドライン』(JPGL)から、成人喘息のガイドラインである『喘息予防・管理ガイドライン』(JGL)に続けるため、一貫性のある管理・治療について記載されています。
小児科的医療から内科的医療へのスムーズな移行が必要であり、一貫性のある管理・治療が必要となります。
その中で、JPGLとJGLでは重症度に対応した治療ステップは異なるように見えますが、治療前の重症度を実際の症状の頻度、程度に置き換えると、対応する治療ステップは基本的には同等となります。
ガイドライン中には「小児期から継続して治療している喘息患者が思春期になれば、小児科医は患者の自立を促すことを意識していく」と記載されています。
小児期医療では保護者に連れてこられ診療を受けていますが、成人期医療には自律的に医療を受けることが必要となります。
この向き合いについての意識の準備を「移行」と呼び、とても重要になってきます。
その他にも移行期医療として考えなければいけないことなどについて記載されています。
詳細についてはガイドラインをご参照ください。
私自身、移行期医療についてはあまり勉強してこなかったのでとても勉強になりました。
電子書籍システムの導入
2020年版から購入者限定の特典として、新たに電子書籍版が導入されました。
ガイドラインの巻末にURLが記載されており、そこへアクセスすることで閲覧が可能になります。
特に登録等は必要ないため、気軽に見ることが出来ます。
私は紙の書籍を使用することが多いため、電子書籍にはあまり慣れていないのですが、今後少しずつ活用していこうと思っています。
※電子書籍版が導入されたため、2017年版よりも値段がやや高くなっています。購入時にはご注意ください。
まとめ
- CQが5項目追加
- フルティフォームがICS/LABAの薬剤として追加
- 生物学的製剤についての記載が追加
- ダニアレルギーのある喘息患者ではSLITを考慮
- 乳幼児喘息、移行期医療についての記載が追加
- 電子書籍版が導入
引用文献:
◎監修:足立雄一、滝沢琢己、二村昌樹、藤澤隆夫
◎作成:一般社団法人日本小児アレルギー学会
◎発行:株式会社協和企画
◎定価:本体 7,000 円+税
◎体裁:B5 判、本文 270 ページ、アジロ無線綴じ
『小児気管支喘息治療・管理ガイドライン2020』発刊のお知らせ|お知らせ|一般社団法人日本小児アレルギー学会
≪関連する記事≫
食物アレルギー診断のための検査
小児科医として勤務しているdoctorKKと申します。
今回は『食物アレルギー診断のための検査』についてです。
食物アレルギーとは
食物アレルギーとは「食物によって引き起こされる抗原特異的な免疫学的機序を介して生体にとって不利益な症状が惹起される現象」と定義されています。
少し分かりづらいですね。
分かりやすく表現すると、「ある特定の食材を食べると、身体が反応して何らかの症状が出てしまうこと」です。
「ある特定の食材ってどんなもの?」と言いますと、個人個人で反応してしまう可能性がある食材は異なり、様々な食材に反応する可能性があります。
「じゃあ食物アレルギーがあるか調べるにはどうしたらいいの?」
この疑問を持たれる方が多いかと思いますので、食物アレルギーの診断方法について後述していきます。
食物アレルギーの診断方法は?
ここでは食物アレルギーの診断方法についてご紹介します。
以前の記事で、食物アレルギーの診断には食物経口負荷試験が重要であるといった記事を書きました。
食物経口負荷試験が食物アレルギー診療を行う上で重要であることは間違いありません。
しかし、 食物経口負荷試験を行う前段階で重要になることや、検査等で調べていくことがあるため、順番にご紹介します。
問診
はじめに行う問診がとても重要です。
「話を聞くだけで分かるの?」と思われるかもしれませんが、問診は食物アレルギーの診断をする際にはとても参考になります。
保護者の方からの問診表への記載としてよく見かけるのが
「卵を食べたら身体が赤くなり、食物アレルギーが心配」
このように問診表へ記載される方が多いです。
もちろんこの情報もとても重要ですが、さらに詳細な情報を問診することが、食物アレルギー診断には重要になります。
具体的には
- 出現した症状の詳細
- 食材の調理形態
- 摂取量
- 食物を摂取してから知症状出現までの時間
- 家族歴
- 再現性があるのか
- これまでに食べたことがある食材
- 皮膚の状態
- 内服薬の状況
- 症状出現前後に運動したか etc
これらの項目について保護者の方から詳細に問診を行います。
詳細な問診を行うことで、その患者さんの症状が食物アレルギーなのかを判断し、食物アレルギーであれば負荷試験をどのように設定していくのかを考えていきます。
乳児期に1回摂取して軽度の症状が出現しただけの場合には食物アレルギーではない可能性があります。
しかし、同じ食材を複数回摂取し、摂取の度に同様の症状が出現する場合には食物アレルギーの可能性が高くなります。
問診内容から食物アレルギーが疑われる食材に関しては追加で検査を行っていきます。
追加の検査としては血液検査、皮膚テスト等があり、順番にご紹介していきます。
血液検査
血液検査では、食物アレルギーが疑われる食材に対する『特異的IgE抗体検査』を行います。
特異的IgE抗体ってなに?
と言いますと、分かりやすく表現すると『特定の食材に対して、身体が反応するかどうかを血液検査で調べるもの』です。
(※厳密にはやや異なる点もありますが、分かりやすくこのように表現しておきます。)
特異的IgE抗体検査の結果で、特定の食材に対して身体が反応している場合には、どの程度身体が反応しているかを数値化したものが結果として得られます。
具体的には
クラス0(身体が反応していない)~クラス6(身体が強く反応している)
の段階に分類されます。
検査結果で クラス6が出た食材としては食物アレルギーの症状が出る可能性がとても高いと言えます。
しかし、ここで注意して頂きたいのは、検査結果でクラス0であったとしても、実際に食材を摂取すると食物アレルギーの症状が出てしまう可能性があるという点です。
え? 血液検査で食物アレルギーか分かるんじゃないの?
と思われるかもしれませんが、食物アレルギーがあるかどうかの最終的な判断については、前述した食物経口負荷試験で判断します。
じゃあ何のために検査するの? と言いますと、
血液検査結果から、食物アレルギーの症状が誘発されてしまうかをどうかを、ある程度予測することができるからです。
どのように予測するかと言うと、プロバビリティカーブと呼ばれるものを使用して予測します。
やや専門的になるため、ここでは詳しくは記載しませんが、興味のある方は下記のリンクを参照してください。
血液検査で特定の食材に反応があった場合、最終的には食物経口負荷試験を行い、食物アレルギーの有無を評価していきます。
血液検査以外に食物アレルギー診断の際に行う検査として皮膚テストがあります。
皮膚テスト
皮膚テストでは『皮膚プリックテスト』がよく行われます。
皮膚に市販のアレルゲン液を滴下し、出血しない程度にプリック針で皮膚を穿刺し、反応があるかをみる検査になります。

実際の方法としては上記の写真のように行い、判定を行います。
15分後に膨疹や紅斑の大きさを測定し、特定の食材へ反応があるかを判定します。
比較的簡便に行えて、結果もすぐ判明するため、食物アレルギー診療を行う上ではとても有用な検査になります。
しかし、ここでも注意して頂きたいことは、皮膚プリックテストで反応があったとしても、実際に食材を摂取すると食物アレルギーの症状が出ないことがあるということです。
血液検査の項目と同じような内容になりますが、最終的に食物アレルギーの有無について食物経口負荷試験で評価します。
最終的には、いくつかの検査を組み合わせて症状出現のリスクについて予測し、食物経口負荷試験を行っていきながら食物アレルギーの診療を行っていきます。
今回の記事のまとめ
- 食物アレルギーの診断には問診が重要
- 血液検査、皮膚検査も参考にするが、最終的には食物経口負荷試験で食物アレルギーの有無の判断をする
食物経口負荷試験について
小児科医として勤務しているdoctorKKと申します。
今回は食物アレルギー診療では欠かせない『食物経口負荷試験』についてです。
<目次>
食物経口負荷試験とは?
食物アレルギーの診療を行う際に重要となってくるのが『食物経口負荷試験』です。
食物経口負荷試験って何なの?
と言いますと、分かりやすくお伝えすると「実際に食材を食べて、症状が出るかを確認する」試験になります。
厳密に言うとやや違う点もありますが、分かりやすくここではこのように表現させてもらいます。
では、具体的にどのように食物経口負荷試験を進めるかについてご紹介します。
実施可能な医療機関について
まず知っておいて頂きたいことは、食物経口負荷試験は実施できる医療機関が限られており、どこの病院でも行える訳ではありません。
何故かというと、実際にアレルギーの反応が起きるかもしれない食材を食べてもらうため、何か症状が出た際に適切な対応ができる設備や人員が必要になるからです。
そのため、自分が住んでいる地域で食物負荷試験を行っている病院がどこなのかを探す必要があります。
実施施設については下記のリンクから閲覧可能です。
食物経口負荷試験を行う病院へ受診をすると、担当の医師と負荷試験の日程や方法について相談することになります。
実際に行う方法については病院毎に少し異なりますが、これまでにどのような食材を食べてどのような症状が出たかといった問診や、血液検査や皮膚テスト等を行い、どの程度の負荷量にするかを決定していきます。
血液検査や皮膚テストだけでは食物アレルギーと診断することはできません。
(血液検査や皮膚テストのことについてはまた後日記事を書く予定です。)
負荷試験の実際
負荷量が決定したら、実際に食材を単回または複数回に分けて食べてもらい、症状が誘発されるかどうかを判定していきます。
複数回に分けて摂取する場合には、ガイドラインでは摂取間隔は15~30分、3~6回程度に分割して漸増摂取が望ましいとされています。
実施する施設や症例によっては上記のような方法ではなく、1時間毎に摂取してもらう場合もあります。
(例)
ゆで卵白:1-2-5g 30分毎
牛乳:5ml 単回
日帰り入院で行う場合が多いですが、重篤な症状(アナフィラキシー)が誘発されてしまった場合には1泊入院が必要なこともあります。
食材を摂取したあとは15分程度の間隔で診察を行い、アレルギー症状が誘発されていないかを確認します。
症状が誘発されなかった場合には、食材を摂取後2~3時間程度が経過した段階で負荷試験は終了になります。
これまでにアレルギー症状が出現したことがある時間を参考にして院内での経過観察の時間は調整します。
アレルギー症状が誘発されてしまった場合には、出現した症状と重症度に合わせた適切な対応を行います。
負荷試験の際に出現した症状により、摂取した食材を今後どのように摂取していくのかを決定していきます。
- 症状出現なし⇒負荷試験で摂取した量までは摂取可
- 症状出現あり⇒出現した症状により今後の対応を相談
症状が出なかった場合には、負荷試験で摂取した量を自宅で継続して食べてもらい、症状が誘発されないかを確認していきます。
症状が誘発されてしまった場合には、症状の程度にもよりますが、途中まで負荷した量を食べてもらう場合や、摂取した食材の除去を指示する場合もあります。
詳細は病院毎にやや異なりますが、大きな流れとしてはこのようになっています。
ちなみに、私が勤務している病院では、
- 単回摂取
- 30分毎に3回摂取
- 1時間毎に2回摂取
日帰り入院では上記のような方法で症例ごとに負荷量を設定して食物経口負荷試験を行っています。
また、外来で単回負荷も行っており、症状誘発のリスクなども考慮して、入院で行うか外来で行うかは決定しています。
食物経口負荷試験を検討されている方は参考にしてみてください。
参考になる資料
日頃から食物アレルギー患者の診療に使用しているものについて下記に記載しておきます。
『食物アレルギー診療ガイドライン2016』についてはやや専門的な内容が多いため、一般の方には読みづらいと思いますが、『保護者からの質問に質問に自信を持って答える 小児食物アレルギーQ&A』については一問一答の形式になっており、一般の方にも比較的読みやすいと思います。
食物アレルギーを持っているお子さんのことで悩まれる保護者の方は是非参考にしてみてください。
まとめ
≪関連する記事≫
それって本当に食物アレルギー??
小児科医として勤務しているdoctorkkと申します。
今回は食物アレルギーに関しての記事です。
一般的に離乳食については生後5~6か月から始めることが推奨されています。
私としても離乳食をそれぐらいの時期から始めることを推奨しており、あまり遅らせないように指導しています。
離乳食を始めてから保護者の方が悩まれる問題として多いのが、『食物アレルギー』についてです。
私は小児アレルギーを専門として診療を行っており、日頃から食物アレルギー疑いの患者さんを数多く見ています。
その中でも離乳食を始めたあたりから食物アレルギーに悩まれる方がとても多いと感じています。
食物アレルギーがある患者さんは、一般的にはアレルギーの原因となる食材を食べたあと数分~数時間程度で症状が出現してきます。
症状としては皮膚症状、呼吸器症状、消化器症状、循環器症状、神経症状など多岐に渡ります。
よくある質問として
「卵を触った手で顔をこすったら顔が赤くなったから、卵アレルギーですよね?」
「味噌汁を口からこぼしたら口の周りが赤くなったんですけど、大豆のアレルギーですか?」
などといった質問です。
一見すると食物アレルギーのようにも見えますが、これらは食物アレルギーではない可能性が高いです。
え?じゃあ何なの?
といいますと、これらの症状は『接触性皮膚炎』である可能性が高いです。
もちろん元々卵アレルギーや大豆アレルギーがある子の場合には上記のような症状が出やすいです。
しかし、食物アレルギーの場合には、アレルギーの原因となる食材を摂取することによって症状が出現してしまう場合のことを言い、皮膚に食材が付着した結果として、その箇所が赤くなってしまう場合には食物アレルギーではないことが多々あります。
上記のような訴えがあった患者さんでも、実際に食べてみた場合には症状が出ないことがあります。
「じゃあ皮膚が赤くなっただけなら食物アレルギーじゃないのか」
というと、そうではありません。
アレルギー診療の難しいところですが、実際に食材を食べて、アレルギー症状として皮膚の症状が出る患者さんは非常に多いです。
混乱させてしまったらすいません。
今回の記事のポイントとしては、
・食材がついた手で触った箇所が赤くなった場合は、食物アレルギーではない可能性がある
・皮膚が赤くなった食材でも実際に食材を食べたら問題ない場合が数多くある
といった点です。
食物アレルギーではないのに食物アレルギーとして除去食をされている方が多くいるためこのような記事を書かせてもらいました。
ただ、これらは一般的な話になるので、最終的にはかかりつけの先生へ相談してみてください。
今後もアレルギーに関する記事を書いていきます。






